目次
◆不妊症とは
不妊症とは、日本産科婦人科学会によると「生殖年齢の男女が妊娠を希望し、ある一定期間、避妊することなく通常の性交を継続的に行っているにもかかわらず、妊娠の成立をみない場合。その一定期間については1年というのが一般的である。」と定義されています(※1)。このように、自分が不妊(症)であるかどうかの目安としては、妊娠を希望しているにもかかわらず受胎に至らない期間が1年以上とされております。
それでは、いったい不妊はどのぐらいの頻度で認められるのかという疑問ですが、報告によってまちまちです。しかしながら、一般には子どもを希望しているカップルの10組に1組とも、5組に1組とも言われております(※2)。
妊娠に至るかどうかは女性の年齢に影響し、35歳を境に受胎能力が大きく低下することから(※3)、結婚年齢にも関連しています。女性の結婚年齢における不妊の割合を調査したところ、35歳を過ぎると急激に上昇するとの報告があります(※3)。このように、不妊の割合が結婚年齢に関連することからも、晩婚化となっている日本においては、ますます少子化が進むのではないかと思われます。
◆不妊症の原因は
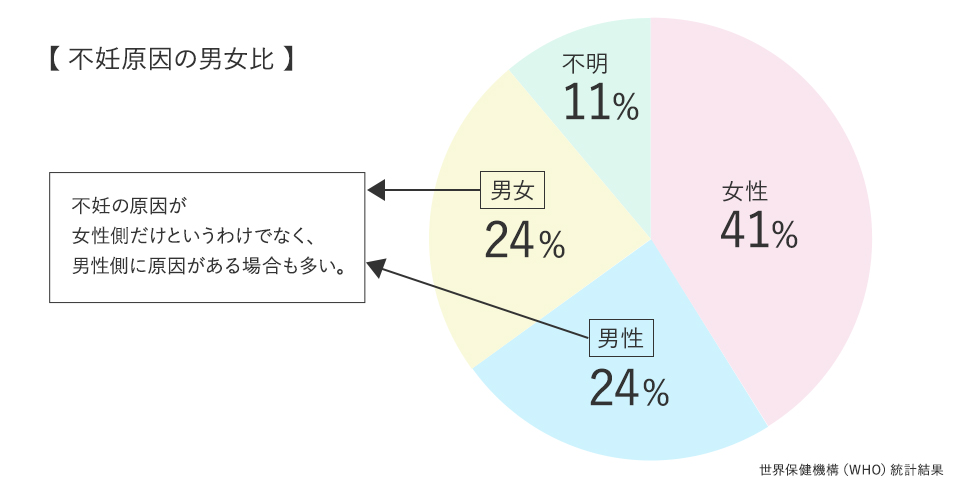
妊娠が成立するためには、卵子と精子が出会い、受精して着床する過程で、多くの条件が整う必要がありますが、これらの過程のいずれかが障害を受けることで不妊症となります。また、不妊症は、女性に原因がある場合(女性不妊)、男性に原因がある場合(男性不妊)、あるいは男女ともに原因ある場合があります。場合によれば、原因が特定できないこともあります。世界保健機構(WHO)が発表した統計結果によると、不妊の原因として男性側が24%、女性側が41%、男女ともが24%、不明が11%でした。
この結果から解ることは、一般的に思われているように、女性側に何らかの原因がある場合が65%と、半数以上を越えておりました。しかしながら、不妊の原因が女性側だけというわけでなく、男性側に原因がある場合も多く、48%と、ほぼ半数にも男性側に原因があるとの結果でした。
男性不妊の原因として、精子の形成や成熟ができない造精機能障害、精子の輸送経路が障害されている精路通過障害、精嚢・前立腺の炎症により精子が影響を受ける副性器障害、性交または射精ができない性機能障害があります。このうち造精機能障害が全体の70~80%を占めております(※4)。
女性不妊は、一度も妊娠しない場合を原発性不妊、妊娠経験があるにもかかわらずその後妊娠しない場合を続発性不妊と分類されております(※5)。女性不妊の原因は、排卵因子、卵管因子、頸管因子、免疫因子、子宮因子があります(※6)。
①排卵因子
甲状腺など女性ホルモンを出す仕組みに影響を与える病気や、極度の肥満または体重減少、男性ホルモンが高くなるホルモンのバランス異常(多嚢胞性卵巣症候群;たのうほうせい らんそう しょうこうぐん)などによって排卵ができないといった排卵障害になり、不妊症となります。
②卵管因子
性器クラミジア感染症などで、卵管炎や骨盤腹膜炎(こつばん ふくまくえん)を引き起こし、卵管が詰まって卵子が取り込まれにくくなり、不妊症となります。その他、子宮内膜症の病変が原因で卵管周囲が癒着し閉塞している場合もあります。
③頸管因子
排卵が近づくと子宮頸管内部は精子を貫通しやすくするため、おりものを構成している頸管粘液の分泌が増加します。しかし、子宮頸部の炎症などにより、頸管粘液の分泌が少なかったり、子宮頸管の内部が精子の貫通に適していなかったりすると、精子は子宮内に侵入しにくくなり、不妊症となります。
④免疫因子
通常は女性においても精子を異物と認識しない仕組みができております。何らかの免疫異常が起きると、精子を異物と認識してしまい、精子を攻撃する抗体(抗精子抗体)や精子の運動を止めてしまう抗体(精子不動化抗体)を産生します。このような抗体によって精子の運動性が失われ、精子が卵子に到達できず、不妊症となります。
⑤子宮因子
子宮筋腫や子宮の先天的な形態異常などにより、子宮内に到達した胚(受精卵)がくっついて(着床して)育つことを妨げ、不妊症となります。
◆不妊症の治療
不妊症の治療は、その原因にあわせた治療法を選ぶことになります。治療方法としては一般不妊治療または生殖補助医療がありますが、さらに、排卵誘発法もあります。一般不妊治療としてはタイミング法と人工授精が、生殖補助医療としては体外受精と顕微授精があります。あなたに適した治療方法については、近医の産婦人科にご相談されてはいかがでしょうか。

◆膣内環境の乱れは不妊にも影響
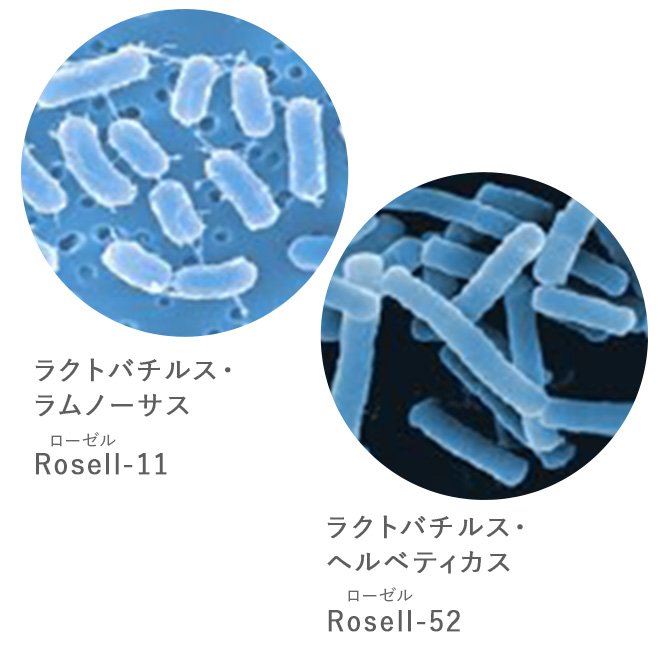
健康な膣内にはデーデルライン桿菌*が多く存在します。デーデルライン桿菌はグリコーゲンを分解し、乳酸を産生することで、膣内環境を弱酸性に保ち、外部からの病原体の侵入を防ぎ増殖も抑制しています。
膣内細菌叢(膣内フローラ)が乱れると、悪玉菌などの病原菌が増殖して細菌性膣症が起こります。さらに、膣内で異常増殖した病原菌は、膣から子宮、子宮から卵管、卵管から骨盤へと上行性に感染し、子宮頸管炎、子宮内膜炎、卵管炎・骨盤腹膜炎などの炎症性の病気を引き起こすことで(※7)、卵管障害や頸管障害となり、不妊の原因となることがあります。また、病原菌と戦うために子宮内膜で免疫が活性化し、病原菌だけでなく、受精した精子や受精卵までも異物として攻撃してしまい、免疫異常による不妊の原因となることがあります。
*デーデルライン桿菌とは乳酸菌の一種
◆子宮内環境も妊娠に関与
子宮内環境と妊娠の関係においても、新しい見解が示されています。
数年前まで子宮内は無菌だと考えられてきましたが、子宮内にも膣内と同様に細菌が存在することが明らかになりました。2015 年、米国で子宮内にもラクトバチルス属の乳酸桿菌*が存在することを発見され、この乳酸桿菌が減少することによって炎症が起きて着床に影響を与える可能性を指摘しました(※8)。2016年には、スペインで行われた研究によって、膣内と子宮内では共通に乳酸桿菌が存在するが、細菌の比率が異なっていること、子宮内には膣内にない細菌が存在していることがわかり、膣内と子宮内では細菌叢(フローラ)が異なっていることが明らかになりました(※9)。また、この研究では、子宮内細菌叢(子宮内フローラ)と妊娠との関連についても検討されております。人工受精を希望する女性を検査し、子宮内で乳酸桿菌が多い群(乳酸桿菌の割合が90%より多い)と子宮内で乳酸桿菌が少ない群(乳酸桿菌の割合が90%未満)で追跡検討したところ、乳酸桿菌が多い群の方が着床率、妊娠率、妊娠継続率ともに明らかに高く、乳酸桿菌が多い群では17名中10名で出産することができたが、乳酸桿菌が低い群では15名中1名しか出産できないとの結果でした(※9)。このように、子宮内においても膣内と同様に乳酸桿菌が多く存在していることが着床、妊娠、出産において重要との考察がなされています。
2018年、日本においても不妊治療をおこなっている患者さんを対象に膣内および子宮内の乳酸桿菌の割合を調べ、子宮内フローラと妊娠との関係を調べた報告があります。不妊治療として体外受精をおこなっている患者さんは、体外受精以外の不妊治療中の患者さんや健康な女性に比べ、膣内および子宮内のフローラが乱れている方(乳酸桿菌の割合が90%未満)が多いとの結果でした。また、この研究が実施された5ヵ月の間に、不妊治療を行っていた112名中18名の患者さんで妊娠に至りましたが、妊娠できた患者さんでの乳酸桿菌の割合は膣内が97.80%、子宮内が96.45%と、膣内、子宮内ともに乳酸桿菌の割合が高かったとの結果でした。この結果から、子宮内の乳酸桿菌の減少は着床障害の原因となっており、不妊との関連性が強く示唆されるとの考察がなされております(※10)。
*子宮内の乳酸桿菌は、膣内のデーデルライン桿菌と同じ乳酸菌の一種
◆膣内・子宮内フローラ検査(※保険適用外)
膣内や子宮内の乳酸桿菌の減少が、不妊や体外受精の結果に影響を与えることが報告され、乳酸桿菌を増やす(フローラを改善する)ことが不妊治療のひとつになると注目されています。また、事前に子宮内フローラの状態がわかっていれば、体外受精で受精卵を子宮に戻す胚移植のタイミングが判断できます。このように、不妊治療をされている方にとっては、膣内や子宮内のフローラの状態を知ることが大切となります。
近年、この膣内や子宮内フローラを調べる検査方法が大きく進歩しております。
これまでの検査方法は、腟や子宮から採取した検体を顕微鏡で観察したり、特殊な培地で菌を培養するというように、検査方法が複雑でかつ結果が解るまでに時間が必要でした。さらに、この方法では発見しにくい菌もあることや、微量な菌の検出が難しいという問題もありました。現在、検査技術の進歩により、検体に含まれるすべての菌の遺伝情報を一度に調べることが可能となり、短期間で結果がでるようになりました。
膣内や子宮内フローラの検査方法が簡便で精度があがったことにより、検査を実施する医療機関も増えてきています。
◆膣内・子宮内フローラを改善するには
腟内の乳酸桿菌の割合が減少した状態を細菌性腟症といいます。膣内フローラを改善するためには、気になるからといって過激な膣洗浄を避けることや、食生活を正しくし、喫煙や飲酒を控え、ストレス軽減をはかるなどのように、生活リズムを少しでも改善して心身全体を健康にすることが大切です。
膣内フローラを改善するためには、気になるからといって過激な膣洗浄を避けることや、食生活を正しくし、喫煙や飲酒を控え、ストレス軽減をはかるなどのように、生活リズムを少しでも改善して心身全体を健康にすることが大切です。

細菌性膣症などの膣内フローラの乱れを改善する方法については、今までも行われてきましたが、子宮内フローラの乱れも同様の方法で改善するかどうかはわかっていませんでした。日本の研究において、子宮内の乳酸桿菌が少ない患者さんに、抗菌薬とプロバイオテックス*、もしくは抗菌薬とプレバイオティクス*の組み合わせで治療することで、子宮内の乳酸桿菌の割合が増え、子宮内フローラの乱れが改善するとの報告がありました。また、この研究では、子宮内フローラの乱れが改善した患者さんの約半数で妊娠に成功したことも報告されております(※11)。このように、細菌性膣症と同様の治療をおこなうことで、子宮内のフローラの乱れも改善することがわかってきております。
*プロバイオテックス:乳酸菌やビフィズス菌などの健康に良い作用をもたらす生きた微生物
*プレバイオティクス:ラクトフェリン、オリゴ糖、食物繊維などのようにその物質自体は微生物ではないが、乳酸菌等の健康に良い微生物の増殖をサポートする物質
◆膣内・子宮内フローラ改善に乳酸菌が期待
膣内・子宮内フローラの乱れは、不妊に影響します。妊娠を希望される方は、日頃から膣内・子宮内フローラの改善を心がけましょう。対応策として、海外では膣内や子宮内フローラを正常にするために乳酸菌を摂取している方がおられます。膣の悩みをお持ちの方は、乳酸菌サプリメントなどを摂取することも考えてはどうでしょうか。
参照元
※1 日本産科婦人科学会/産科婦人科用語集・用語解説書 改訂第4版 2018 p322
※2 日本生殖医学会/不妊症Q&A 2013
※3 Menken J. et al.: Science. 1986.233:1389-1394
※4 医療情報科学研究所/病気がみえる(婦人科・乳腺外科)2012 p80.
※5 日本産婦人科医会/ホームページ(産婦人科ゼミナール 不妊症の定義・分類・治療法)
※6 日本産科婦人科医会/ホームページ(産科・婦人科の病気 不妊症)
※7 日本性感染症学会/性感染症 診断・治療ガイドライン 2016. 27:83-86
※8 Franasiak JM, et al. :J Assist Reprod Genet. 2016. 33:129-136.
※9 Moreno I,et al.:Am J Obstet Gynecol. 2016. 215:684-703.
※10 Kyono K, et al.:Reprod Med Biol. 2018. 17:297-306.
※11 Kyono K, et al.:Reprod Med Biol. 2019. 18:72-82